 |
| Sangre en coagulación (Quinn Dombrowsky, Flickr. CC BY-SA 2.0) |
Coagulación de la sangre:
La sangre no
presenta tixopía, o sea, una vez forma el coágulo este no puede
deshacerse.
Finalización de la coagulación
1) Sistema de anticoagulante: dada por factores.
-
TFPI: inhibidor de proteasas.
-
Antitrombina III, inhibe factores Xa y trombina.
-
Trombomodulina (cofactor)
-
Proteína C (cofactor). Su síntesis requiere de vitamina K.
-
Proteína Ca.
-
Proteína S (cofactor para la proteína C).
 |
| Vías de la hemostasis. Incluye los puntos donde actúan los factores anticoagulantes.(Wikimedia Commons. CC BY-SA 3.0) |
2) Sistema fibrinolítico plasminógeno-plasmina.
-
Desarma el coágulo mediante la ruptura de las moléculas de fibrina que lo forman (trombolisis).
-
La plasmina solo se presenta cuando hay coágulos. El plasminógeno siempre se encuentra circulando.
-
Este sistema sirva para el control de las plasmina, labor hecha por factores humorales.
-
El fibrinógeno circula como dímero y es partido en la mitad por la trombina, dejando monómero. Estos monómeros pueden agregarse en polímeros, por lo que hay que “romperlos” aún más para que no se agreguen.
-
Un sistema activador de plasmnógeno transforma el plasminógeno circulante en activo. Este luego se transforma en plasmina, que se encarga de fragmentar a fibrina.
-
Los fragmentos circulan por un timepo hasta ser degradados en el hígado.
El plasminógeno
o fibrolisina
es sintetizado en el hígado y en el endotelio, mientras que la
plasmina lo es solo en el hígado.
-
Antiplasmina: inhibidor de la plasmina activa.
-
Funciones en angiogénesis, embriogénesis, invasión tumoral y remodelación de tejidos.
 |
| Fibrinolisis simplificada (Wikimedia Commons. CC BY-SA 3.0) |
Factores activadores e inhibidores del sistema fibrinolítico plasminógeno-plasmina.
Factores activantes:
Completamente
endoteliales, solo se
secretan en las zonas de daño.
-
t-PA: plasminógeno tipo tisular.
-
U-PA: factor circulane, necesita de un receptor en la zona de daño.
-
U-PAR: receptor de U-PA.
Factores inhibitorios
-
α2-AP: directamente de la plasmina.
Marcadores de fibrinolosis
-
Dímero D: el más grnade, producto de la degradación de la fibrna. Su presencia indica fibrinolisis posterior a una trombosis.
-
FDP: productos de la degradación del fibrinógeno.
-
Fibrinopéptidos A y B:se escinden del fibrinógeno luego de la acción de la trombina.
Estados patológicos
1)
De hipercoaguabilidad, producidos por:
-
Exceso de factores (ej: por aumento excesivo de las cascadas de coagulacion).
-
Alteración de la hemostasia primaria que no afecta la secundaria, por lo que se forma un exceso de plaquetas.
2)
Hemorrágicos:
-
Déficit de coágulos.
-
Déficit de plaquetas.
-
Flujo, presión (independiente de que lo anterior esté bien).
-
Patologías concomitantes, infecciones, tratamiento con ciertos fármacos.
Trombo:
coágulo de sangre que se forma dentro de un vaso sanguíneo.
Grupos sanguíneos
Son producidos por proteínas reactivas de la membrana de los eritrocitos, que pueden reaccionar como antígenos en caso de no-compatibilidad, generando una reacción inmune.Reacción antígeno-anticuerpo
El sistema ABO esá dado porque los eritrocitos pueden presentar antígeno A (N-acetilgalactosamina transferasa), B (galactosil transferasa), ambas (grupo AB) o ninguna (grupo O) en su membrana.Estos antígenos vienen acompañados de anticuerpos adecuados según su carga genética: anti-B, anti-A, ninguno o ambos, respectivamente. Esto genera la compatibilidad entre grupos sanguíneos. Estos anticuerpos no están presentes desde el inicio de la vida, sino que se desarrollan y están presentes a partir de los 5-6 años.
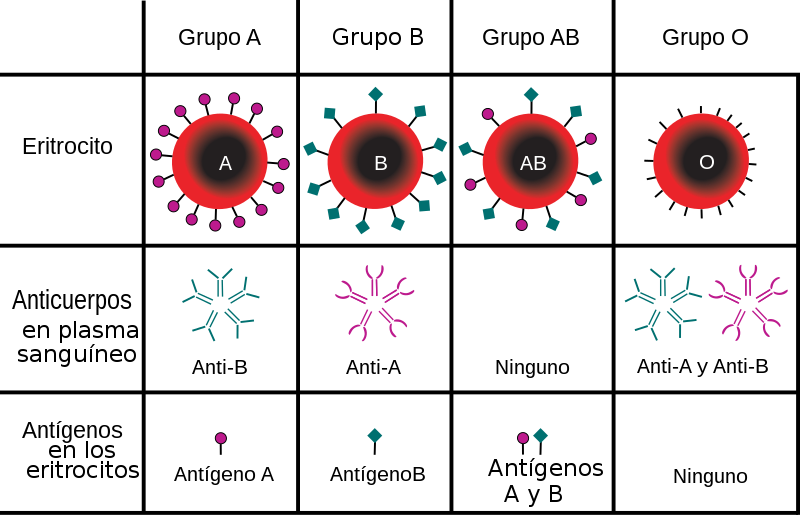 |
| Grupos sanguíneos y sus características (Wikimedia Commons. Dominio público) |
Si un anticuerpo reacciona con su antígeno, ocurre aglutinamiento de la sangre. Esto logra que la gente de grupo O sea donante universal, pero que solo pueda recibir donaciones de su mismo grupo, mientras que los AB son receptores universales, pero solo pueden donarse entre sí.
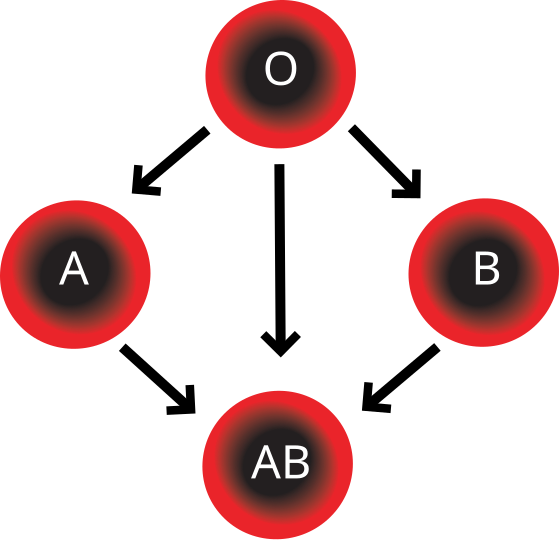 |
| Compatibilidad de grupos sanguíneos ABO (Wikimedia Commons. Dominio público) |
Esto tiene un origen genético, siendo homocigotos (AA, BB, OO) o heterocigotos (AB, AO, BO), dependiendo del caso.
Sistema Rh
El antígeno D o Rh se clasifica según se presenta o no se presenta (Rh+ o Rh-, respectivamente). Los Rh- presentan anticuerpo anti-Rh, mientras que los Rh+ no lo presentan.Este anticuerpo es de menor potencia, por lo que no ocasiona una reacción inmediata, por lo que es seguro hacer una transfusión de Rh+ a Rh- una primera vez, pero hacerlo una segunda vez ya es peligroso.
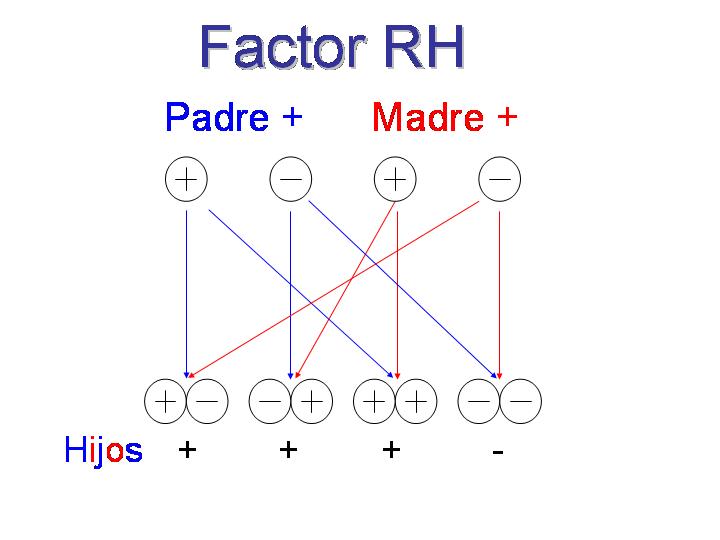 |
| Posibilidades de descendencia para una pareja genéticamente heterocigota para el antígeno Rh (Wikimedia Commons. Dominio público) |
No hay comentarios:
Publicar un comentario